DISRITMIILE CARDIACE
1. din punct de vedere al capacitatii de formare automata a impulsului, exista 2 tipuri de fibre miocardice:
-f. mioc. dotate cu automatism - prezinta o depolarizare diastolica lenta
-f. mioc. fara automatism - cu potential diastolic stationar (linie izoelectrica)
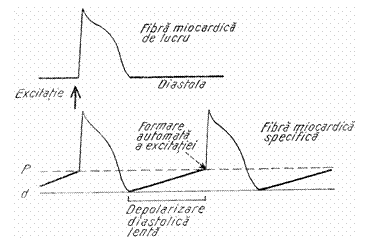
2. intre fibrele formatoare de impuls automat exista o 'ierarhizare' in functie de frecventa formarii automate a impulsului ( 929j92j dependenta de panta potentialului diastolic).
3. adeseori se produc activari cardiace care pornesc dintr-un alt centru decat cel normal, sinuzal (centru nomotop) = activari ectopice; mecanisme:
-fie cand din diverse motive creste excitabilitatea focarului ectopic, depolarizarea diastolica la acest nivel atingand pragul de excitatie mai devreme decat ar sosi urmatorul impuls nomotop; intervalul preectopic este mai mic decat X = activare ectopica activa, de uzurpare
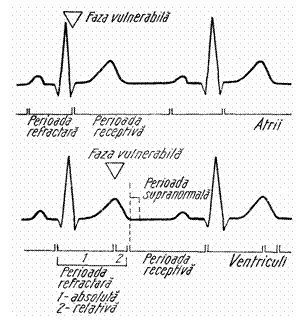
4. o data o fibra miocardica activata, o perioada de timp ea este inexcitabila = faza refractara, care o mare parte din timp este absoluta (nici o alta excitatie, oricat de puternica, nu poate induce o noua activare), iar spre sfarsit este relativa (se poate produce o activare incompleta la excitatii mai puternice). In continuare, fibra este receptiva la orice impuls care atinge pragul de excitatie = faza receptiva
- o excitatie sosita in faza vulnerabila a atriilor sau ventriculilor produce o fibrilatie la acel nivel; fibrilatia este expresia desincronizarii activarii fibrelor miocardice din atrii sau ventriculi.
5. odata format un impuls intr-un centru cardiac -nomotop sau heterotop- excitatia se transmite ca un val, in toate sensurile posibile prin inima, in functie de caile miocardice care ii stau la dispozitie (si daca aceste cai sunt sau nu in faza receptiva) pot aparea tulburari de conducere (bloc) la mai multe nivele:
-la nivelul jonctiunii dintre nodul sinusal si miocardul atrial bloc sinoatrial tulburari de ritm cardiac = pauze in ritmul sinusal
-la nivelul cailor preferentiale de conducere din atrii tulburari de conducere intraatriale (se modifica forma undelor P si eventual durata intervalului P-Q)
-la nivelul sistemului jonctional A-V bloc atrio-ventricular (tulb. de ritm)
-la nivel ventricular tulburari de conducere intraventriculare
6. pot exista anomalii de conducere intre etajul atrial si cel ventricular in cazul existentei unor cai aberante, suplimentare, de conducere sdr. de preexcitatie
Clasificarea aritmiilor
I. Prin tulburari in formarea sinusala a impulsului:
-tahicardia sinusala
-bradicardia sinusala
-aritmiile sinusale
-wandering pacemaker
II. Prin formarea ectopica a impulsului, cu sau fara tulburari de conducere:
a). supraventriculare: -Ex. atriale si jonctionale
-tahicardia paroxistica supraventriculara
-fibrilatia atriala
-flutterul atrial
-scapari joctionale
-ritmuri joctionale pasive
-disociatia AV
b). ventriculare: -Ex. ventriculare
-tahicardia ventriculara
-torsada varfurilor
-fibrilatia ventriculara
-flutterul ventricular
-ritm idioventricular
III. Blocurile inimii:
-blocurile sinoatriale
-blocurile atrioventriculare
IV. Sindroame particulare cu tulburari de ritm si de conducere:
-sindromul sinusului bolnav
-sindroame de preexcitatie
-sindrom de QT lung
-displazia aritmogena a VD
CONSECINTELE FUNCTIONALE ALE ARITMIILOR
Artmiile, indeosebi cele sustinute sau recidivante, pot determina tulburari functionale conditionate de scaderea DC. Scaderea acestuia este manifesta la frecvente mai mari de 160 sau mai mici de 40, aparand deci atat in tahi-, cat si in bradiaritmii. In prezenta unei cardiopatii organice sau in caz de afectari regionale, limitele de toleranta se reduc la 100, respectiv 50/min.
In tahiartmii, debitul cardiac se reduce prin micsorarea debitului sistolic (scurtarea diastolei), iar in bradiaritmii prin scaderea frecventei (debitul sistolic fiind crescut).
-sincopa (sau presincopa) cardiovasculara aritmica
-hipotensiune arteriala marcata si soc
-insuficienta ventriculara stanga sau cardiaca globala
-manifestari de insuficienta coronariana
DIAGNOSTICUL ARITMIILOR
A). Metode neinvazive de diagnostic
Electrocardiograma de efort:
-in timpul efortului fizic are loc o marire a stimularii simpaticoadrenergice si o reducere a tonusului vagal; de aceea indeosebi, dar nu exclusiv, aritmiile cu substrat ischemic pot fi declansate de proba de efort.
-ExSV si ExV izolate (monomorfe, fara fenomen R\T, de origine VD), apar la efort la multi subiecti normali si nu au semnificatie
-aritmiile ventriculare benigne dispar adesea, dar nu constant la efort
-testul de efort permite urmarirea eficacitatii unei terapii si a eventualei proaritmii, dar in ansamblu are o specificitate si sensibilitate mica.
Monitorizarea EKG:
-vizualizarea continua a ECG la patul bolnavului cu eventuala inregistrare a episoadelor semnificative
-se aplica unor pacienti cu risc mare de aritmii grave: IMA in primele 3 zile, intoxicatia digitalica
-imobilizarea pacientului si necesitatea supravegherii calificate permanent sunt principalele dezavantaje ale metodei
Monitorizarea ambulatorie Holter
-se realizeaza cu aparate portabile care permit inregistrarea continua a ECG, pe 24 ore, in timp ce pacientul isi desfasoara activitatea normal
-metoda permite detectarea tulburarilor paroxistice de ritm, corelarea lor cu simptomele, realizeaza o analiza calitativa si cantitativa a aritmiilor.
-cu ultimele tipuri de aparate se pot analiza si alti parametrii electrocardiografici: variabilitatea alurii ventriculare, intervalul QT, segmentul ST.
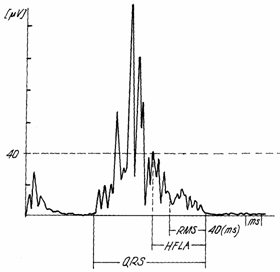
Electrocardiograma de mare amplificare cu semnal medianizat:
-metoda permite punerea in evidenta a potentialelor ventriculare tardive (PVT)
-PVT = o activitate electrica continua de mica amplitudine (1-25 mV) si de frecventa inalta (> 25 Hz), survenind la sfarsitul QRS si inceputul segmentului ST, nedetectabila pe ECG obisnuita
-prezenta PVT reflecta depolarizarea intarziata si desincronizata a unei mici zone miocardice ventriculare, constituind substratul pentru inducerea, printr-o ExV, a unei aritmii maligne ventriculare. Fenomenul se produce mai ales in zona de frontiera a necrozei din infarct.
Parametrii pentru a afirma
prezenta PVT: -durata QRS
medianizata; normal 114 ms -HFLA (high
frequency, low amplitude) - este durata
partii terminale a QRS cu amplitudine < 40mV; in absenta PVT va fi mai
mica de 38ms -RMS (root mean squares) este
√ din media voltajulul ultimelor 40 ms ale QRS medianizat; normal 20mV
B). Metode invazive de diagnostic
Explorarea electrofiziologica endocavitara:
-se practica cateterismul inimii drepte
-se utilizeaza sonde bi-, tri- sau cuadripolare
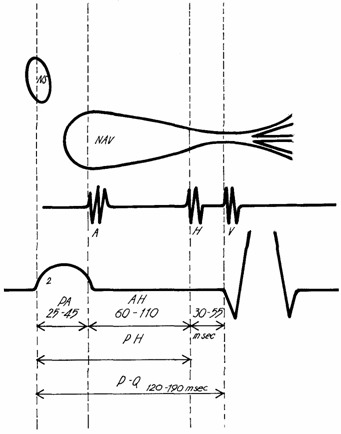
-se obtine electrocardiograma endocavitara
-prin pozitionarea sondei la nivelul tricuspidei se poate inregistra electrocardiograma fascicului His: -unda A - depolarizarea portiunii inferioare a AD
-unda H - depolarizarea hisiana
-unda V depolarizarea portiunii superiore a ventriculului
-pentru ca se realizeaza concomitent si ECG de suprafata, se poate face o disectie a intervalului P-R de pe ECG
Principalele indicatii ale explorarii electrofiziologice endocavitare:
-sindromul sinusului bolnav - determinarea timpului de recuperare a nodului sinusal
dupa oprirea stimularii rapide
-blocul atrioventricular - precizarea originii supra- sau subhisiene a blocului
-blocuri intraventriculare - blocuri bifasciculare asimptomatice sau monofasciculare
cu sincope
-tahicardii paroxistice supraventriculare - diagnostic diferential intre TPSV cu
conducere aberanta si TV
-tahicardia ventriculara - stabilirea substratului aritmogen pentru interventia ablativa
a acestuia
-sincope neexplicate - identificarea aritmiilor
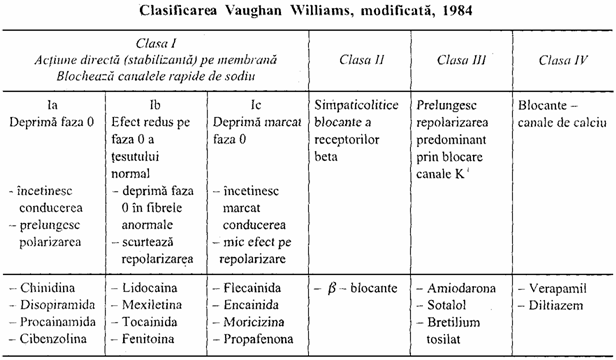
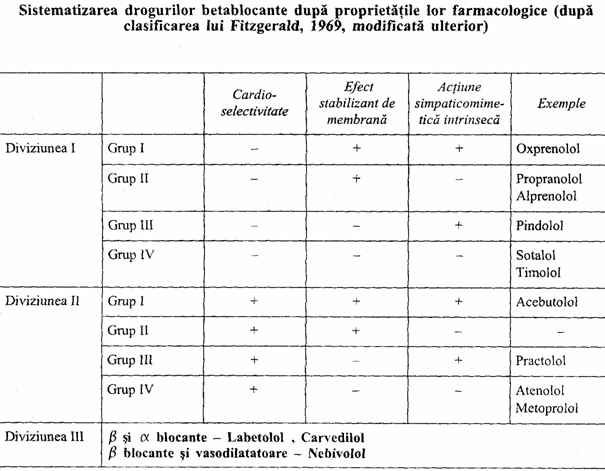
Alte substante anti aritmice:
-blocantele canalelor de K: glibenclamidul si tolbutamidul (antidiabetice orale), prelungesc perioada refractara, reduc dispersia repolarizarii, ceea ce face sa aiba un efect antiaritmic indeosebi in conditii de ischemie; sunt si indirect inotrop pozitive
-glicozizii
tonicardiaci: au o larga utilizare in aritmii indeosebi pentru efectul
de incetinire a conducerii atrioventriculare mediat prin receptorii vagali M2
ceea ce duce la rarirea ritmului ventricular in
-adenosina (fosfobion): actioneaza asupra receptorilor A1 cardiomiocitari care sunt inhibitori ai adenilatciclazei. Acesti receptori mediaza efectul crono-, dromo- si inotrop negativ. Efectul clinic predominant este asupra jonctiunii AV, orind peste 90% din accesele de TPSV. Riscurile administrarii sunt minime datorita inactivarii foarte rapide a adenosinei.
-sarurile de magneziu: este medicamentul de prima intentie in torsadele varfurilor ce apar pe QT lung; in IMA in primele 24 ore administrarea lui pare a reduce incidenta TV si a FV.
1. Dispozitive antiaritmice imtabile: ultimele tipuri de aparate permit atat defibrilarea (energii mari), cat si electroconversia, dar totodata sunt dotate si cu un pacemaker-demand, pentru controlul eventualelor episoade bradicardice
3. Ritmologia interventionala: consta in electrocoagularea unei zone limitate de tesut
cardiac prin cateterele electrofiziologice obisnuite
4. Chirurgia antiaritmica: intreruperea anatomica a fascicului His sau a cailor accesorii
Daca am incerca sa sistematizam modalitatile de tratament al tulburarilor de ritm si de conducere, am observa ca medicina moderna ofera mai [...] |
Bolile cardiace care apar de la nastere (fiind denumite de aceea congenitale) sunt numeroase si pot umple un tratat cu mii de pagini. Din fericire, el [...] |
La dureri precordiale este bine sa se consume multa miere de albine, ea asigura conditiile necesare bunei functionari a inimii. [...] |
Copyright © 2010 - 2025
: eSanatos.com - Reproducerea, chiar si partiala, a materialelor de pe acest site este interzisa!
Informatiile medicale au scop informativ si educational. Ele nu pot inlocui consultul medicului si nici diagnosticul stabilit in urma investigatiilor si analizelor medicale la un medic specialist.
Termeni si conditii - Confidentialitatea datelor - Contact