Hiperbilirubinemia neonatala (ictere)
Definitie
Hiperbilirubinemia neonatala termen sinonim cu icterul neonatal este frecvent intalnita in patologia neonatala.
Icterul se defineste prin coloratia galbena a tegumentelor si mucoaselor prin impregnarea acestora cu bilirubina.
Clinic icterul este evident la nou nascutul la termen la o valoare a bilirubinemiei serice (BST) de peste 5-7 mg/dl de bilirubina in atie cu adultul si copilul la valori ale BST peste 2,5 mg/dl. La toti nou nascutii sunt decelabile valori ale bilirubinemiei peste limita de 1 mg/dl stare denumita bilirubinemie chimica.
Etimologic cuvantul icter-icterus provine din greaca (ikteros) iar icter din franceza veche jaundice.
Incidenta
Este crescuta in perioada neonatala. Datele din literatura arata ca aproximativ 60-70% din nou-nascuti dezvolta icter neonatal. La nou-nascutii prematuri incidenta poate fi mai mare pana in jur de 80%.
Metabolismul bilirubinei - particularitatile metabolismului la fat si nou - nascut
Bilirubina este produsul final al catabolismului hemului.
Cea mai importanta sursa de aproximativ 80% din productia de bilirubina este derivata din catabolismul hemului care provine din hemoglobin 545b13f a eritrocitelor circulante distruse.
Alta sursa de bilirubina provine din hemul liber neeritropoetic ce poate atinge 2025 % din cantitatea totala-eritropoeza ineficienta. Ea consta in degradarea hemului neeritropoetic aflat in toate tesuturile dar mai ales in ficat la care se adauga aportul foarte mare al tesutului hematopoetic extramedular, care inceteaza sa functioneze la scurt timp dupa nastere-bilirubina precoce.
Catabolismul a 1 g de hemoglobina produce 34 mg de bilirubina. Bilirubina este redusa cu ajutorul enzimei numita bilirubinreductaza. Particularitatile metabolismului bilirubinei la nou-nascut explica frecventa icterului neonatal si riscul producerii de icter nuclear. Prin atie cu adultul la nou nascut exista o serie de particularitati ale metabolismului bilirubinei in ceea ce priveste productie, transport, captare, conjugare si excretie ce determina acumularea acesteia si aparitia icterului.
Nou-nascutii au o masa eritrocitara pe kilogram mai mare decat adultii (Hb=16-20 g/dl), in consecinta, durata de viata a hematiilor la nou-nascuti se situeaza intre 80-90 zile mai scurta decat la adult unde durata de viata este de 120 zile. .
Mecanisme posibile implicate in patogenia icterului fiziologic
A.Supraincarcarea hepatocitului cu bilirubina determinata de:
Cresterea volumului eritrocitar
Scaderea duratei de viata a eritrocitului
Imaturitatea capacitatii de conjugare
Cresterea circulatiei enterohepatice a bilirubinei
B.Preluare defectuoasa a bilirubinei din plasma prin:
Scaderea ligandinei
Legarea proteinelor Y si Z de alti anioni
C.Conjugare defectuoasa a bilirubinei prin:
Descresterea activitatii UDPGT
Cresterea activitatii uridindifosfoglucozdehidrogenazei
D.Excretie defectuoasa a bilirubinei
Excretie defectuoasa fara limitarea ratei de excretie
Intrebari la care trebuie raspuns in fata unui nou nascut cu icter
Icter fiziologic vs patologic? Nou nascut la termen ≥ 38 saptamani, Aproape de termen 35-37 saptamani, Pretermen < 35 saptamani ?
Factorii de risc sunt prezenti?
Ce tratament este indicat?
Evaluarea clinica
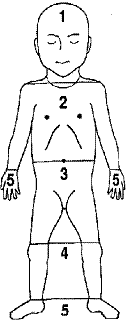
Evaluarea clinica a icterului neonatal - apreciere vizuala si vitropresiune tara. Icter semnificativ - icterul apare la palme si te.
Evaluarea clinica a icterului se face cu ajutorul relatiei dintre extinderea tegumentara a icterului si bilirubinemia stabilita de R.J.Kramer.
Aparitia icterului la zona:
I- fata si gat corespunde cu o bilirubinemie sub 7,9 mg/dl
II- pana la incheietura mainilor sub 12,2 mg/dl
III - pana la genunchi sub 16,5 mg/dl
IV - pana la glezne sub 18,3 mg/dl
V - pana la te peste 15 mg/dl
Icterul progreseaza cefalo-caudal corelat cu cresterea valorilor bilirubinei.
Scala Kramer de evaluare a icterului
|
ZONA |
Nivel de bilirubina (mg%) |
Nivel de bilirubina (umol/l) |
|
|
|
|
|
|
5,5-l2 |
|
|
|
8-l6,5 |
|
|
|
11-l8 |
|
|
|
> |
>250 |

Investigatii de laborator, care precizeaza etiologia icterului cu bilirubina indirecta
Icterul fiziologic
Icterul fiziologic al nou-nascutului este o stare clinica benigna cu evolutie favorabila. Nu modifica starea generala a nou nascutului.
Termenul de fiziologic nu exclude faptul ca bilirubina indirecta nu ar putea fi toxica pentru nou-nascut in anumite conjuncturi.
Incidenta icterului fiziologic este variabila in functie de autor, aproximativ de 50-80 % la nou-nascutul la termen si 90 % la prematuri.
Criteriul paraclinic care delimiteaza icterul fiziologic de hiperbilirubinemie este nivelul bilirubinei in apogeu sub 12-l3 mg% (la fiziologic); iar cresterea zilnica a bilirubinei totale se face cu mai putin de 5 mg/zi.
Unii autori apreciaza ca hiperbilirubinemie valori ale bilirubinemiei serice peste 12 mg%.
Din punct de vedere biologic icterul simplu comun se caracterizeaza prin:
- icter cu bilirubina neconjugata (bilirubina indirecta serica este usor crescuta: 3-5 mg/dl si nu depaseste 12 mg/dl la nou-nascutul la termen).
- nu se insoteste de alte anomalii (nici anemie, nici eritroblastoza).
Evolutia icterului este favorabila, icterul scade rapid in intensitate si nu necesita nici un tratament.
Nou-nascutii alimentati natural au nivele de bilirubina usor crescute fata de nou-nascutii alimentati artificial.
Date recente din literatura evidentiaza ca, aparitia icterului in primele zile de viata la nou-nascutii alimentati la san se explica prin aport caloric insuficient precoce precum si alimentatie la san mai putin frecventa. De aceea se sugereaza ca, acest icter poate fi prevenit prin: cresterea frecventei punerii la san in primele zile de viata precum si prin evitarea suplimentarii cu apa sau solutii de glucoza. Alimentatia precoce si frecventa duce la o crestere a evacuarii si a tranzitului intestinal.
Mecanismele patogenice ale icterului la nou nascutul alimentat la san au la baza urmatoarele:
Aport caloric insuficient prin aport caloric si de fluide scazut prin frecventa scazuta a suptului (mese rare/24h)
Inhibitia excretiei hepatice de bilirubina
Cresterea circulatiei enterohepatice
Ceea ce determina cresterea beta glucuronidazei cu eliberarea in circulatie de bilirubina neconjugata.
Cea mai buna conduita pentru reducerea bilirubinemiei din aceasta forma de icter este aplicarea programului de alimentatie naturala in maternitati in care, se recomanda alimentatie la san precoce frecventa in primele zile (pana la 12 ori) si fara supliment de lichide (ceai si solutii de glucoza).
Este a doua entitate descrisa la nou-nascut alimentat la san cu patogenie controversata.
Icterul la laptele de mama este o forma de icter descrisa prima data 1963 fiind considerata ca o boala care se dezvolta la mai putin de 1-2 % din populatia alimentata natural.
Studii recente sugereaza ca hiperbilirubinemia libera sau neconjugata la copii alimentati natural s-ar datora inhibarii glucuronil transferazei hepatice, enzima responsabila pentru conjugarea bilirubinei.
In concluzie, dupa unii autori, acest tip de icter prelungit la laptele de mama poate fi considerat o simpla prelungire a icterului fiziologic.
Icter fiziologic accentuat prin prematuritate
Prematuritatea realizeaza exagerarea icterului simplu neonatal. Capacitatea de adaptare a ficatului la noile solicitari postnatale este redusa proportional cu gradul prematuritatii.
Intensitatea icterului este maxima catre a 6-a zi, bilirubina serica poate atinge 15 20 mg%. Durata sa este prelungita si cuprinsa intre 14 21 zile. Riscul icterului nuclear este mai frecvent si este facilitat de o serie de factori.
Rolul aportului nutritiv precoce este deosebit de evident la prematur.
Incidenta icterului este de 90-95 % la nou-nascutii sub 2 kg (LBW).
Conduita terapeutica la prematur impune mult mai multa atentie in urmarire pentru promptitudine in adoptarea unor decizii corecte.
Prevenirea hiperbilirubinei excesive necesita o serie de masuri active ca fototerapie si exsanguinotransfuzie.
Diagnostic diferential al hiperbilirubinemiilor fiziologice
|
Diagnostic diferential (Gourley,G, 134) |
ICTER FIZIOLOGIC |
ICTER PRIN ALIMENTATIE NATURALA |
ICTER la lapte de mama |
|
Debut (TSB<7mg/dl |
Dupa 36 de ore |
2-4 zile |
4-7 zile |
|
Perioada de maxim TSB |
3-4 zile |
3-6 zile |
5-l5 zile |
|
Valoarea maxima a TSB |
5-l2 mg dl |
>12 mg/dl |
> 10 mg/dl |
|
Durata icterului |
1-2 saptamani |
>3 saptamani |
9 saptamani |
|
Incidenta la nou nascutul la termen |
|
12-l3% |
|
Hiperbilirubinemii neonatale patologice sau non fiziologice cu hiperbilirubinemie neconjugata.
Etiologia hiperbilirubinemiilor indirecte patologice la nou-nascuti (dupa mecanismul de producere)
PAfectiuni hemolitice
Imune
Rh, ABO si alte incompatibilitati de grup sangvin
PGenetice
Defecte ale membranei eritrocitare
Sferocitoza, eliptocitoza, stomatocitoza, piknocitoza
Deficit enzimatic eritrocitar
Deficit de G6PD a, deficit de piruvat kinaza si alte deficite de enzime eritrocitare
Hemoglobinopatii
talasemia, -talasemia
PAlte cauze de crestere a productiei de bilirubina
Sepsis a, b
Extravazari sangvine, hematoame, hemoragii pulmonare sau oculte
Policitemii
Copii macrosomi cu mame diabetice
Icterul prin alimetatie naturala (la san)
Stenoza pilorica a
Obstructie sau ileus de intestin subtire sau gros
Prematuritatea
Deficit de G6PD
Sindrom Crigler Najar tip I si II, sindrom Gilbert
Galactozemia b
Tirosinemia b
Hipermetioninemia b
Hipotiroidism
Hipopituitarism b
Criterii de definire a hiperbilirubinemiei neonatale patologice
Hiperbilirubinemia neonatala este o stare patologica de etiologie variata cu nivelul bilirubinemiei peste 12-l3 mg%.
Ø Icter clinic in primele 24 ore de viata.
Ø Concentratia bilirubinemiei serice crescuta peste 5 mg/dl/zi. mmol/l/zi).
Ø Concentratia bilirubinemiei serice directe mai mare de 1,52 mg/dl.
Ø Concentratia bilirubinemiei totale depaseste 12,9 mg/dl (221 mmol/l) la nou-nascutul la termen. Icter clinic persistent mai mult de 1 saptamana la nou-nascutul la termen exceptand nou nascutul alimentat natural (breast feeding jaundice)
Ø Concentratia bilirubinemiei totale depaseste 15 mg/dl (257 mml/l) la copilul prematur. Icter clinic persistent mai mult de 2 saptamani la prematuri exceptand nou - nascutul alimentat natural (breast feeding jaundice)
Factori de risc pentru hiperbilirubinemii severe
Icter in primele 24 de ore intotdeauna patologic
Nou nascuti prematuri mai mici de 38 de saptamani
Sex masculin
Varsta mamei peste 25 de ani
Etnie est asiatica sau nativi americani
Traumatisme obstetricale la nastere (cefalhematoame, echimoze intinse)
Nou nascuti alimentati exclusiv natural
Incompatibilitate de grup ABO si Rh
Diabet gestational
Policitemie
Medicatie in cursul sarcinii (mama Diazepam, Oxitocin, nou-nascut Pediazol, Cloramfenicol)
Factori de risc majori dupa AAP 2004
Valori BST in zona de risc inalt
Icter in primele 24 de ore de viata
Afectiuni hemolitice Coombs
VG 35-36 saptamani (near term)
Antecedente fototerapie la frati
Cefalhematom sau echimoze
Alimentatie exclusiv la san cu scadere de 10% in greutate (Probleme de ingrijire)
Rasa est asiatica
Factori de risc minori dupa AAP 2004
BST in zona intermediara de risc
VG 37-38 sapt (late near term)
Icter inainte de externare
Frati care au dezvoltat icter accentuat
Macrosomi din mame diabetice
Varsta mamei peste 25 de ani
Sexul masculin
Evaluarea corecta a factorilor epidemiologici este importanta pentru initierea precoce a tratamentului in vederea scaderea neurotoxicitatii bilirubinei pe creierul nou - nascutului.
Majoritatea icterelor neonatale sunt benigne, dar pentru ca exista potentialul de toxicitate al bilirubinei, nou nascutul trebuie sa fie monitorizat pentru a identifica situatiile in care se pot dezvolta hiperbilirubinemii severe si, in rare cazuri, encefalopatie hiperbilirubinemica sau kernicterus. Ultimul ghid clinic elaborat de AAP din 2004 este axat pe reducerea incidentei hiperbilirubinemiei severe si encefalopatiei bilirubinemice.
Kernicterus-ul sau icterul nuclear este un sindrom neurologic de termen lung, determinat de hiperbilirubinemia severa din timpul perioadei neonatale.
Fiecare nou-nascut ce prezinta hiperbilirubinemie poate fi un potential candidat la icter nuclear. De aceea, obiectivul major in urmarirea nou nascutilor cu hiperbilirubinemie neonatala ramane prevenirea encefalopatiei hiperbilirubinemice (icterului nuclear).
Tratamentul cel mai bun al icterului nuclear este cel profilactic avand in vedere ca leziunile bilirubinice ale sistemului nervos central sunt definitive.
Principii de conduita terapeutica in hiperbilirubinemia neonatala indirecta
Evaluarea nou nascutului icteric este o problema dificila ce implica o analiza profunda a cazului.
Daca exista vreo evidenta ca icterul neonatal este nonfiziologic, cauza aceasta trebuie investigata inaintea inceperii tratamentului.
Hiperbilirubinemia neonatala se tratateaza prin:
fototerapie care converteste bilirubina in produsi ce pot trece prin sistemul de conjugare hepatica si pot fi excretati prin bila si urina fara metabolizare suplimentara;
exsanguinotransfuzie care elimina mecanic bilirubina. Scopul exsanguinotransfuziei este de a elimina o parte substantiala din bilirubina circulanta si din eritrocitele sensibilizate (eritrocite cu anticorpi maternali atasati) reanlocuind cu celule compatibile cu anticorpii materni din ser.
agenti farmacologici care interfera cu degradarea hemului si producerea bilirubinei; accelereaza caile normale de metabolizare in clearence-ul bilirubinemiei sau inhiba circuitul entreohepatic al bilirubinei;
hidratare adecvata a nou-nascutului care faciliteaza fluxul biliar si inhiba circulatia enterohepatica a bilirubinei. Academia Americana de Pediatrie recomanda o alimentatie naturala la san frecventa de 8 12 ori in primele zile de viata.
Indicatia de fototerapie sau exsangvinotransfuzie este o decizie individuala influentata de urmatorii factori:
varsta gestationala,
starea clinica a nou nascutului si
etiologia hiperbilirubinemiei.
Fototerapia.
Foloseste terapia cu lumina:
o albastra conventionala: 425-527 nm bilirubina absoarbe cel mai bine lumina la 450nm fiind cea mai eficienta sursa de lumina
o albastra cu energie inalta (cu doza de 9-l0mW/cm2) folosita la nivel BST mare si daca nu raspunde la fototerapia conventionala
o alba: 380-700 nm pentru folosire intensiva-fototerapie continua
Lampa cea mai eficienta este lampa albastra Philips F20T12/BB. Lampa de fototerapie model PT 533-l este utilizata in timentul TIN, furnizeaza un flux luminos intre 400-500nm, lumina albastra si alba, in asociere.
Mod de actiune a luminii din fototerapie
Iradierea genereaza o reactie fotochimica in spatiul extravascular al tegumentului icteric prin producerea de izomeri solubili si usor excretabili-lumirubina
Efectul fototerapiei este direct proportional cu zona expusa
Tipuri de lampi: fluorescente, spoturi sau paturici fluorescente (lampi bili blankets cu fibra optica), doza de iradiatie recomandata pe cm2 intre 5-l0 mW/cm2
Nursing in timpul fototerapiei
Protejare oculara si a organelor genitale externe masculine cu folie de aluminiu. Stergerea ochilor periodica cu ser fiziologic. Nu se folosesc creme si lotiuni pentru tegumentele nou - nascutului pentru ca este risc de arsura
Distanta dintre copil si lampa: 45-50 cm (lampi eficiente aproximativ 2000 de ore)
Fototerapia discontinua: maxim 16 ore /zi cu reprize de 3-4 ore, cu mentinerea alimentatiei la san
Schimbarea frecventa a pozitiei nou - nascutului
Monitorizarea nou nascutului in timpul fototerapiei
Greutatea zilnica
Doza de iradiere la fiecare schimb de tura, unde nu este posibil se schimba tuburile fluorescente in functie de performantele anticipate
Verificari in timpul fototerapiei
Temperaturii nou nascutului (servocontrol); se scade temperatura incubatorului cu 1 grad sub nivelul recomandat.
Suplimentarea necesarului de lichide cu 10-20% (monitorizarea fluidelor)
Hidratarea tegumentelor, mucoasei, fontanelei anterioare
Tegumentelor pentru eritem si petesii
Abdomenul pentru distensie.
Gradul icterului (sclera, tegumente, mai ales trunchi si membre)
BST la fiecare 12-24 de ore sub fototerapie si mai tarziu la 12-24 ore dupa fototerapie pentru recadere
STOP la 13+/-l mg% la nou - nascutul la termen si 10 +/-l mg% la nou nascutul prematur
Efecte adverse si complicatii ale fototerapiei
Diareea poate fi consecinta unei mari concentratii de bilirubina si saruri biliare in lumenul intestinal.
Eritem pana la arsuri cand lumina este prea apropiata de tegumentul nou nascutului.
Deshidratarea
Bronzarea tegumentelor data de retentia lumirubinei ce nu poate fi excretata prin bila.
Retinita la marii prematuri
Lumina albastra poate determina modificari celulare incluzand modificari ADN (Acta Paediatr 1994 Jan; 83(1):7-l2)
Contraindicatii ale fototerapiei
Icter cu bilirubina conjugata
Porfiria congenitala
Nu se recolteaza sange sub fototerapie!
Revenirea nivelului de bilirubina
In absenta bolii hemolitice la nou-nascutul sanatos la termen incetarea fototerapiei determina o revenire (rebound) usor in nivelul bilirubinei serice.
In prezenta bolii hemolitice sau la nou-nascutii bolnavi cu greutate foarte mica la nastere, reaparitia hiperbilirubinemiei depinde nu numai de eficienta fototerapiei ci si de severitatea productiei de bilirubina.
stabilirea de protocoale de ingrijire pentru identificarea si evaluarea hiperbilirubinemiei
interpretarea totdeauna a nivelurilor de bilirubina in functie de varsta in ore a nou-nascutului
recunoasterea faptului ca nou-nascutii cu VG < 38 de saptamani, mai ales cei alimentati la san, au un risc mai mare de a dezvolta hiperbilirubinemie si impun o supraveghere si monitorizare mai atenta
instiintarea parintilor prin informatii scrise si verbale in legatura cu icterul la nou-nascut
impunerea unei urmariri corespunzatoare bazate pe timpul necesar evaluarii si apoi eliminarii riscului
aplicarea fototerapiei sau exsanguinotransfuziei atunci cand acest lucru este indicat.
Maladia hemolitica a nou nascutului in cadrul izoimunizarii sistemelor Rh, ABO si alte sisteme
Boala hemolitica a nou-nascutului prin izoimunizare Rh reprezinta inca la noi o cauza frecventa de icter patologic cu bilirubina neconjugata. Datorita profilaxiei specifice, in tarile dezvoltate, boala hemolitica prin izoimunizare Rh-cauza de icter nuclear este in curs de disparitie.
Maladia hemolitica este un exemplu de patologie perinatala definita ca o stare de hiperhemoliza neonatala ce apare secundar agresiunii anticorpilor izoimuni materni asupra eritrocitelor fetale si neonatale (este apreciat ca un paradox al naturii in care mama isi repudiaza propriul produs de conceptie).
Incidenta bolii hemolitice prin incompatibilitate de Rh raportata la numarul de femei cu sarcini heterospecifice (mama Rh negativa si sot Rh pozitiv) este de aproximativ 5%. Boala hemolitica tinde sa fie mai severa la a doua sarcina decat la prima, la care a aparut sensibilizarea, iar la urmatoarele sarcini severitatea bolii este uniforma.
Factorul Rh este un antigen specific proteic prezent pe eritrocitele umane si ale maimutei Rhesus. Eritrocitele Rh pozitiv poseda antigenul D. Gena D are caracter dominant si face ca prezenta ei sa confere caracterul Rh pozitiv atat indivizilor homozigoti care poseda (DD) cat si celor heterozigoti (Dd). Indivizii Rh negativi vor fi obligatoriu heterozigoti (dd).
Indivizii Rh negativ vor fi obligatoriu (dd) homozigoti
S-ar parea ca in viitor in lume sa apara o criza de imunoglobulina anti D ca rezultat al scaderii continue al izoimunizarii Rh deci al donatorilor posibili .In cadrul rasei albe, 83-85 % din indivizi sunt Rh pozitiv. Chinezii si japonezii sunt 100 % Rh pozitiv. In peninsula Indochina frecventa de expresie este de 98 %, iar printre negrii americani expresia este de 9298 %.
Cand un individ fara un antigen eritrocitar (Rh negativ) este expus la acel antigen se produce izoimunizarea care este fenomenul de atasare a anticorpilor naturali la eritrocitele fetale. In functie de antigenitate izoimunizarea va fi severa sau usoara. Ca mecanism patogenetic in hemoliza aloimuna se includ urmatoarele etape: 1.Cuplu heterospecific mama Rh negativ, sot Rh pozitiv, fat Rh pozitiv. 2.Scurgere de eritrocite fetale fat Rh pozitiv in circulatie materna. 3.Sensibilizarea materna la antigenul eritrocitar fetal. 4.Productia de anticorpi anti Rh D materni (imunoglobuline M si imunoglobuline G). 5.Pasaj activ transplacentar al anticorpilor anti D de materni in circulatia fetala. 6.Atasarea anticorpilor materni pe suprafata eritrocitelor fetale Rh pozitiv D. 7.Distrugerea sau liza eritrocitelor fetale invelite cu anticorpi
Anticorpii de origine materna persista la nou nascut timp de sase luni, procesul de hemoliza fiind astfel intretinut. Producerea sensibilizarii materne poate fi identificata prin testul Coombs indirect (reactie indirecta antiglobulina la mama). Testul Coombs direct la copil evidentiaza atasarea anticorpilor naturali la eritrocitele fatului sau nou-nascutului.
Severitatea hemolizei induse de incompatibilitatea Rh depinde de mai multi factori: 1.Antigenitatea eritrocitelor fetale. 2.Rangul sensibilizarii. 3.Antigenul Rh specific implicat. 4.Cantitatea transfuziei materno-fetale.
O problema de patogenie, care nu este complet elucidata, vizeaza factorii care limiteaza sau accentueaza convertirea unei sarcini heterospecifice intr-o sarcina patologica prin aparitia anticorpilor. Se pot mentiona urmatoarele observatii.
1.Dispensarizarea gravidelor Rh negativ sot Rh pozitiv. Se va determina Rh sot sotie.
2.Anamneza corecta a gravidei cu antecedente obstetricale patologice (transfuzii de sange Rh pozitiv, avorturi, nascuti morti sau vii, cu anasarca feto-placentara, ictere grave sau anemie hemolitica, nasteri in antecedente cu fat Rh pozitiv)*anamneza cu privire la afectare fetala precedenta.
3.Titru de anticorpi urmariti in dinamica la mama.
4.Spectrofotometria lichidului amniotic - gradul de afectare a fatului prin boala hemolitica se apreciaza prin determinarea spectrofotometrica a pigmentilor din lichidul amniotic extras prin amniocenteza. Amniocenteza transabdominala se practica dupa 28 saptamani de gestatie si dupa o prealabila localizare echografica a placentei.
5.Amnioscopia. Dupa saptamana 30 de gestatie, amnioscopia joaca un rol important in depistarea suferintei fetale. Lichidul amniotic transparent fatul este indemn, daca este roz - fatul este muribund.
6.Ultrasonografia din nefericire nu poate determina un fat Rh pozitiv pana cand nu apare hidropsul.
7.Analiza ADN-ului in lichidul amniotic prin PCR (polimerase chaine reaction) pentru a determinarea statusului Rh a fost introdus in 1993; este o metoda foarte sigura de investigatie dar invaziva.
Mai nou se descrie o metoda neinvaziva de determinare Rh fetal prin analiza plasmei materne.
8.Statusul Rh al fatului se poate determina uzual prin masuratori seriate ale bilirubinei in lichidul amniotic sau prin masurarea concentratiei de hemoglobina in sangele fetal.
9.Folosind PCR florescenta s-a apreciat ca este suficient de sensibila pentru a determina corect ADN-ul Rh gasit intr-o singura celula.
Cand fatul este gasit cu Rh negativ nu este necesara monitorizarea materna sau studiul sangelui fetal. O crestere a titrului de imunoglobulina anti D materna indica sensibilizarea materna dar nu prezice cu acuratete severitatea potentiala a hemolizei fetale
Diagnostic postnatal al bolii hemolitice
Jumatate din cazurile diagnosticate sunt incluse in aceasta forma.
Nu necesita tratament prenatal sau neonatal.
Nou-nascutii au o anemie moderata la nastere.
In perioada neonatala nivelul seric al bilirubinei indirecte rareori depaseste 20 mg/dl si Hb rareori scade sub 8 g/dl.
25-30 % din copii afectati sunt inclusi in aceasta categorie.
Tratamentul prenatal poate include transfuzii dar de obicei o singura transfuzie neonatala e suficienta.
Prezenta unei anemii medii cu valori ale hemoglobinei intre 7 si 12 mg/dl, si valori ale hemoglobinei sub 9 g/dl anemia este insotita de hepatosplenomegalie.
In perioada neonatala aceasta forma impune fototerapie si exsanguinotransfuzie, acestea previn si combat hiperbilirubinemia indirecta neonatala., care poate fi responsabila de aparitia icterului nuclear.
20-25 % fetii afectati sunt inclusi in aceasta categorie.
Tratament prenatal la aceste cazuri cu transfuzii este frecvent necesar pentru a prelungi sarcina pana la viabilitatea fetala. (26 saptamani de gestatie sau pana la maturitatea fetala la 32 saptamani de gestatie)
Nivelul hemoglobinei scade foarte mult sub 7 si 12 g/dl, aratand o anemie severa.
Intrauterin edemul generalizat al fatului (ce poarta denumirea de hidrops fetal) poate fi prezent daca fetusul nu este transfuzat. Hidropsul apare atunci cand valoarea hemoglobinei scade mult sub 7 g/dl.
Hidropsul fetal este caracterizat prin:
-edeme generalizate
-insuficienta cardiaca congestiva
-hematopoeza extramedulara ce duce la hepatosplenomegalie
-vilozitati placentare edematiate si dilatate cu perfuzie placentara precipitata (280)
-demonstrarea cuplului heterospecific (Rh pozitiv tata si mama Rh negativa; mama Rh negativa copil Rh pozitiv);
-test Coombs direct si indirect pozitiv la copil si mama; -titru de anticorpi Rh mai mare de 1/64 la mama;
-hemoleucograma arata Hb < 13 g% in sangele cordonului ombilical
-reticulocite crescute
-eritroblasti 50.000-200.000 cu origine in focarele de
eritropoeza extramedulara
-bilirubinemia indirecta in cordon peste 3 mg/ml, valori alarmante la 18-20 g% bilirubina, cand bilirubina directa este crescuta este un indicator de afectare hepatica.
Sesizarea momentului clinic e foarte important in profilaxia complicatiilor nervoase.
Icterul nuclear
Alte complicatii: hemoragii, hipoglicemie, anemii precoce si tardive.
Sindromul de bila groasa sau inspissated syndrome datorat hemolizei severe. Rezulta un icter persistent caracterizat prin conversia bilirubinemiei indirecte in bilirubinemie directa intr-un interval de pana la 2 luni.
Icterul colestatic apare secundar unei hemolize masive consecutive dopurilor de bila intra si extrahepatice.
Prima problema care se pune intr-o sarcina izoimunizata este stabilirea timpului cand se termina sarcina.
Sarcina se va termina la varsta de gestatie de 34-35 de saptamani prin inducerea unei nasteri naturale sau prin cezariana, cand in istoricul obstetrical al gravidei se semnaleaza copil nascut cu anasarca cu titru de anticorpi crescuti.
Se indica terminarea sarcinii la 36-37 saptamana de gestatie, cand in antecedentele obstetricale exista un icter grav al noului-nascut si titru de anticorpi crescut.
Conduita terapeutica in boala hemolitica prin incompatibilitate Rh
Tratamentul postnatal este exsanguinotransfuzia de urgenta precoce, imediat dupa nastere cand:
1.nou-nascutul prezinta la nastere paloare accentuata sau icter tegumentar, edeme si hepatosplenomegalie pe langa o stare generala alterata.
2. testul Coombs direct pozitiv, Hb la nou-nascutul la termen sub 11 g% la 100 ml sange si la prematuri la 14 g% sau cand bilirubinemia din cordon este peste 4 mg%.
Exsanguinotransfuzie tardiva la celelalte cazuri cu stare clinica buna se face cand bilirubinemia se ridica la 18-20 mg% la nou-nascutul la termen, 15-l8 mg% la prematurul LBW, 15 mg% la prematurul de 1500 g si 10 mg% la prematurul de 1000 g si nu raspund la fototerapie.
Repetarea exsanguinotransfuziei se practica cand bilirubinemia creste la nivel de risc neurologic.
Decizia de exsanguinotransfuzie se ia in functie de nivelul de bilirubina de ritmul de crestere a bilirubinei, de varsta gestationala si varsta postnatala a nou-nascutului in zile si ore.
Scopul exsanguinotransfuziei este :inlaturarea anticorpilor hemolizanti de origine materna, corectarea anemiei si indepartarea fractiunei libere a bilirubinei.(70)
Complicatiile exsanguinotransfuziei: embolie; tromboza; EUN, dezechilibru electrolitic; supraheparinizare; trombocitopenie; infectie; aritmii cardiace si stop cardiac; hiperglicemie.
Fototerapia ca procedeu terapeutic se practica pentru a evita repetarea exsanguinotransfuziei.
Actualitati. In ultimul deceniu in tratamentul bolii hemolitice s-a propus ca procedeu terapeutic administrarea de gamaglobulina intravenos in doza de 500-l000 mg in 2-6 ore de la stabilirea diagnosticului, avand ca obiectiv inhibarea hemolizei. Aceasta terapie ar reduce necesitatea exsanguinotransfuziei.
Tratamentul profilactic reduce patologia cu complicatii severe!
Principalul tratament este profilaxia cu imunoglobulina anti D in doze variabile. Doza standard este de 300 mg de imunoglobulina. Vaccinarea cu imunoglobulina a femeilor Rh negative dupa nastere sau avort de trimestru II, in primele 72 h, cupeaza reactia de producere a anticorpilor anti D, cu sanse de evolutie normala (fara sindrom de izoimunizare) a unei sarcini viitoare, cu influente pozitive asupra starii de sanatate a nou-nascutului, cu ameliorarea indicatorilor de morbiditate si mortalitate infantila.
Scopul acestei profilaxii este scaderea incidentei sindromului de izoimunizare materno-fetala in sistemul Rh.
Tratamentul se focalizeaza pe profilaxie prin administrare de imunoglobulina anti Rh la mama (nesensibilizata, negativ anti D) dupa nastere sau avort al unui produs de conceptie de Rh pozitiv.
Mecanismul prin care imunoglobulina Rh D previne izoimunizarea Rh este inca neclar. Au fost propuse mai multe mecanisme cum ar fi:
1.Deviatia antigenului prin anticorpi de la locurile imunocompetente si in special de la celulele dentritice.
2.blocarea antigenei (improbabil)
3.inhibarea centrala a mecanismului de feedback prin anticorpi pasivi.
Categorii de paciente care se supun profilaxiei in mod obligatoriu
Lauzele Rh negativ cu nou-nascut Rh pozitiv. Doza este de 300 ng pentru 30 ml de hemoragie materno fetala, administrata in primele 72 de ore de la nastere.
Gravidele Rh negativ cu parteneri Rh pozitiv, care au un avort spontan sau intrerupere terapeutica in trimestrul II de sarcina. Doza este de 300 ng (11fiola) de imunoglobulina anti D, administrata imediat dupa avort.
Observatie. In clinicile in care se poate efectua testul Klinhauer- Betke se face vaccinarea la avorturi cand aceasta confirma prezenta hemoragiei materno-fetale.
Gravidele Rh negativ cu parteneri Rh pozitiv, cu sarcini de 10-l2 saptamani, care opteaza pentru intreruperea sarcinii la cerere. Doza este de 300 ng (1 fiola) de imunoglobulina anti D, administrata i.m. de cate ori se repeta avortul, imediat dupa efectuarea lui.
Gravidele cu titlu absent de anticorpi anti-D la 28 de saptamani de sarcina. Doza este de 300 ng (1 fiola) de imuoglobulina anti D, administrata i.m.
Gravidele Rh negativ cu sagerare de origine necunoscuta in timpul sarcinii. Doza este de 300ng (1 fiola) de imuoglobulina anti D, administrata i.m.
Gravide Rh negativ la care se efectueaza amniocenteza. Doza este de 300ng (1 fiola) de imuoglobulina anti D, administrata i.m.
Daca se ia in considerare toate aspectele imunoprofilaxiei prevalenta izoimunizarii Rh poate fi redusa cu 96%. In ultimii ani s-au facut pasi mari in posibilitatea de a determina statusul Rh-ului fetal.
Boala hemolitica prin incompatibilitate sanguina de grup ABO
Boala hemolitica prin incompatibilitate sanguina de grup ABO este mai frecventa decat incompatibilitatea Rh, in schimb formele clinice grave sunt mai rare. Incidenta bolii raportata la cupluri incompatibilitate este de 5 10%.
Cea mai frecventa forma de imunizare in cadrul grupelor sanguine ABO este prin incompatibilitate materno-fetale (OI, AII) dupa care urmeaza (OI, BIII).
Conditia de producere este aproape exclusiva in tipul maternal O, deoarece anticorpii materni anti A sau anti B nu pot trece placenta.
Hemoliza asociata cu incompatibilitatea ABO este similara bolii hemolitice Rh, in care anticorpii maternali anti A si anti B intra in circulatia fetala si reactioneaza cu antigenele A si B de la suprafata eritrocitelor.
Boala hemolitica poate apare la prima sarcina la 1/3 cupluri. Icterul de obicei apare de la 24 ore de viata pana la 72 ore, mai tarziu decat in incompatibilitatea Rh.
Paraclinic boala evolueaza cu grade variate de hiperbilirubinemie spre deosebire de incompatibilitatea Rh unde hiperbilirubinemia este marcata.
Mai putin de un procent de 2% din nou-nascutii cu boli hemolitice prezinta izoimunizare cauzata de grupe sanguine minore.
Cele mai frecvente izoimunizari fata de antigenul E, c si Kell. Anticorpii anti Kell pot cauza forme grave de boala inclusiv anasarca.
INGRIJIREA NOU NASCUTULUI IMEDIAT DUPA NASTERE Scopul nursingului Ø Stabilirea unui de ingrijire pe [...] |
Nou-nascutul la nastere Modificari fiziologice legate de nastere Nasterea reprezinta cel mai important si periculos eveniment din viata om [...] |
Detresa respiratorie neonatala Cuprinde o grupare de afectiuni cu impact sever asupra nou-nascutului si cu prevalenta crescuta in patologia n [...] |
Copyright © 2010 - 2025
: eSanatos.com - Reproducerea, chiar si partiala, a materialelor de pe acest site este interzisa!
Informatiile medicale au scop informativ si educational. Ele nu pot inlocui consultul medicului si nici diagnosticul stabilit in urma investigatiilor si analizelor medicale la un medic specialist.
Termeni si conditii - Confidentialitatea datelor - Contact